柔道整復師と介護福祉【第19回:在宅医療と多職種連携の流れと推移】
1970年~1980年代に「現代の在宅医療」が発祥したが、しばらくは在宅医療の主なプレーヤーは医師と看護師に限定されておりました。
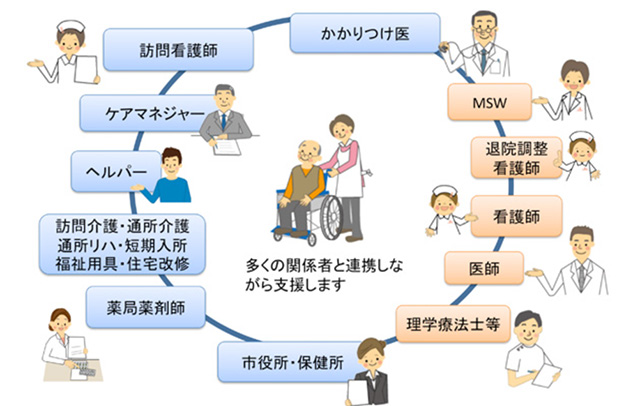
2000年から介護保険制度が施行され在宅医療の現場に大きな影響を与え、医師、看護師以外の医療職の訪問活動が活発化、医療職以外の居宅サービス事業者の活動が飛躍的に広まりました。また、在宅医は、ケアマネージャーや介護職との連携を行うとともに、サービス担当者会議にも参加するようになり、多彩な在宅ケアの社会資源を活用しながら活動するようになりました。
更に、地域包括ケアの概念が提出され、2017年には在宅医療・介護連携推進事業が開始、全市町村で行われようとしています。
多職種連携は、チーム医療と呼ばれ、医療機関のみなされた体制が、在宅医療の推進とともに、院内外で活発に連携強化がなされるようになりました。
1、在宅医の定義
在宅患者訪問診察料
通院困難な在宅患者に対して、患者の同意を得て、計画的な医学管理の下に定期的に訪問して診療を行った場合に算定できる。
① 通院困難な患者
② 患者の同意
③ 計画的な医学管理
④ 定期的
⑤ 訪問して行う医療
5つの条件を満たす事が、在宅医療の条件になります。
2、訪問看護の定義
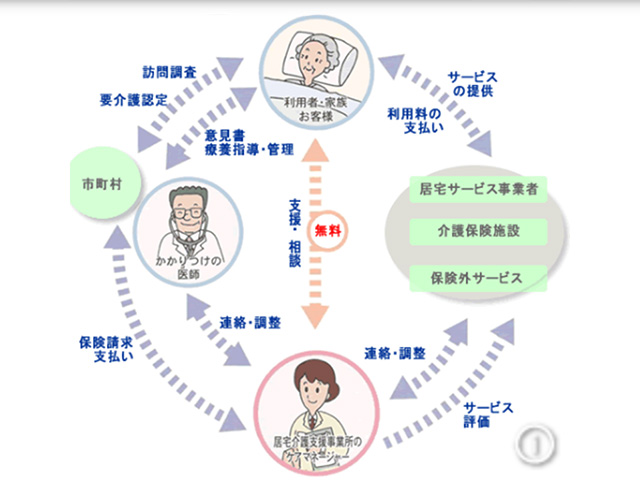
訪問看護は医療保険、介護保険のどちらでサービスを受ける場合もかかりつけ医の指示書が必要となります。
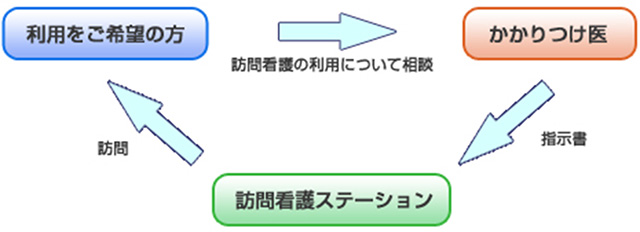
医療保険で訪問看護を利用する場合
赤ちゃんからお年寄りまで年齢に関りなく訪問看護利用可能です。
利用を希望する場合は、かかりつけ医が交付した「訪問看護指示書」に基づき、必要なサービスを提供します。
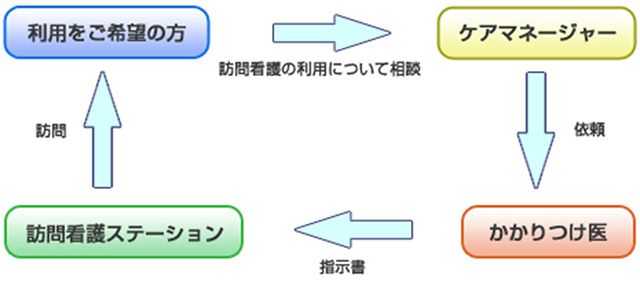
介護保険で訪問看護を利用する場合
(要支援、要介護認定者)
要支援1~2または要介護1~5に該当した方は、ケアマネージャーに相談し居宅サービス計画(ケアプラン)に訪問看護を組み入れることが条件です。
その際も、かかりつけ医からの指示書が必要です。
3、居宅療養管理指導
要介護者が受けられる、居宅療養管理指導とは、通院が困難な利用者を対象に、医師、歯科医師、歯科衛生士、薬剤師、管理栄養士などが、自宅を訪問し、「療養上の管理及び指導」をするという介護サービスです。ただし、往診とは異なり、医療行為は行われません。

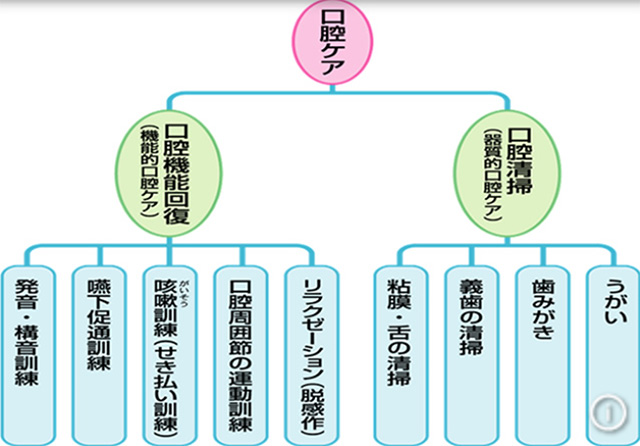
4、口腔ケア
歯科医師、歯科衛生士、言語聴覚士が連携して行います。
5、栄養管理
褥瘡や嚥下困難な要介護者に対して、献立の提案や栄養管理指導を管理栄養士と看護師、介護職が連携して行います。


多職種連携会議
1. 退院前合同カンファレンス
患者さんそれぞれの状態に応じた社会資源の情報提供を行い、関係者と調整します。 退院後の在宅療養生活において、かかりつけ医や訪問看護、ケアマネなど地域のさまざまな関係機関との調整が必要な場合は、退院前合同カンファレンスを開催します。
退院前合同カンファレンスは、医師、看護師、MSW、理学療法士などの院内スタッフとかかりつけ医、訪問看護師、ケアマネ、サービス提供事業所、保健師など地域の関係機関が参加し、医療の内容や生活上必要なことがら、退院後のサービス内容について情報共有します。そして、入院医療から在宅医療へ引き継ぐことによって、安心、安全な療養生活ができるよう支援します。
2. サービス担当者会議
ケアマネが立案した、ケアプランに関して、サービス調整を行った後、サービス担当者を集めてケアプランの内容を検討する会議を指します。このサービス担当者会議は、利用者の状態像の変化などにより、ケアプランを変更する際にも開きます。
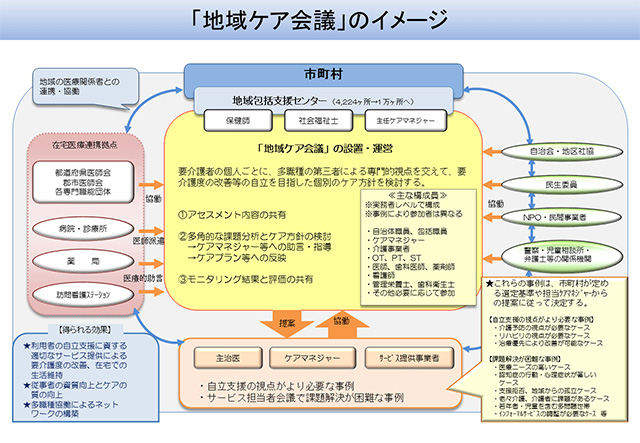
3. 地域ケア会議
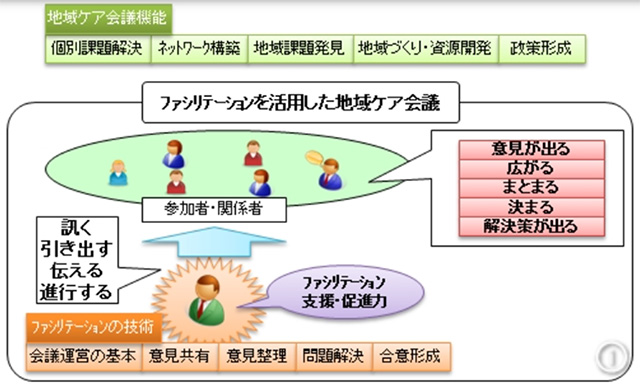
地域ケア会議とは、地域包括ケア実現のため、地域の実情にそって、地域資源をどのように構築していくべきか、課題を的確に把握し、解決していく手段を導き出すための会議です。具体的には、多職種で話し合う場を設け、問題解決にあたるものです。
地域ケア会議は、いままでも地域支援事業の一環として行われてきましたが、市区町村によっては、定期的に実施されていなかったり、実施されていても、単なる検討会で終わり、『地域資源の開発』というところまで至らないケースがありました。そこで、介護保険法によって、地域包括ケアを位置づける(努力義務)ことになりました。(法115条の48 2015年4月1日施行)
参加職種は、包括職員、介護支援専門員、自治体職員(介護保険担当、地域福祉課、障害福祉課等)、介護事業者、医師、看護師、リハビリ職、社会福祉士などです。このような専門職に加え、民生員、自治会の代表者などの住民代表の参加も含まれております。
PR
PR